
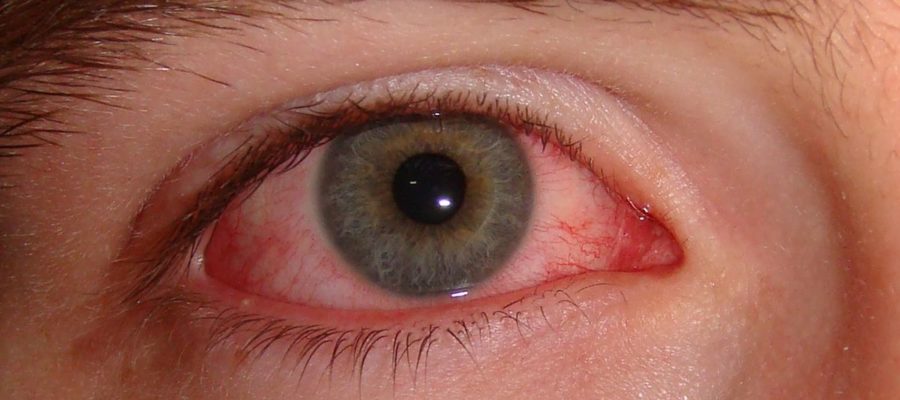
¿Qué es la conjuntivitis?
La conjuntivitis es la inflamación de la conjuntiva, una membrana transparente que recubre parte del globo ocular y la porción interna de los párpados.
La conjuntiva contiene pequeños vasos sanguíneos que se ven como delgadas líneas rojas sobre la esclera (blanco del ojo) y que, cuando se inflaman, confieren un aspecto rojizo al ojo.
Las conjuntivitis suelen tener evoluciones benignas que no afectan a la visión, pero que pueden complicarse si no se tratan adecuadamente.
¿Por qué se produce?
Hay tantos tipos de conjuntivitis como factores que las causan:
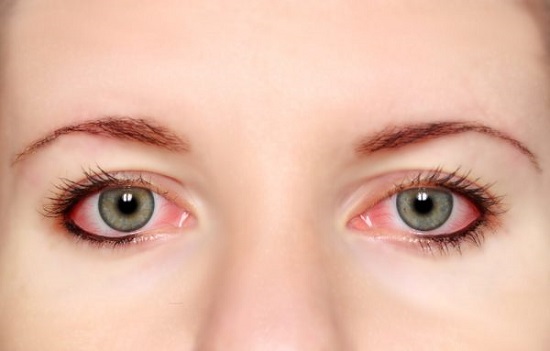
¿Cómo se puede prevenir?
La mejor medida es evitar la exposición al agente alérgeno. Cuando no es posible, o no se han tomado las medidas oportunas y aparece alguno de los síntomas descritos, es aconsejable consultar al oftalmólogo. En el caso de conjuntivitis infecciosa, además, deben tomarse algunas medidas para evitar contagios:
Síntomas
Los síntomas más frecuentes de conjuntivitis son enrojecimiento, picor, sensación de cuerpo extraño o «arenilla», hinchazón de los párpados, lagrimeo y secreciones.
Los síntomas de complicación podrían ser dolor externo al abrir y cerrar los párpados, fotofobia, hinchazón significativa de los párpados o sensación de cuerpo extraño.
Los afectados por conjuntivitis bacteriana suelen tener abundante y espesa secreción amarilla o verdosa, y es habitual que amanezcan con los párpados pegados.
En la conjuntivitis alérgica predomina el picor y también pueden sumarse otros síntomas de alergia nasales (estornudos, obstrucción y secreción acuosa), bronquiales (asma) o de la piel (dermatitis).
Tratamientos
El tratamiento de la conjuntivitis varía significativamente en función de la causa que la produce:
¿A qué es debida la presbicia? ¿Se puede prevenir? ¿Y corregir quirúrgicamente?
En ojos jóvenes, el cristalino, la lente natural del ojo, es muy flexible. Sin embargo, con la edad va perdiendo elasticidad y su capacidad de cambiar de forma y de enfocar los objetos próximos. Esta condición se llama presbicia o vista cansada y es normal en todas las personas a partir de los 40 años. Al estar relacionada con un proceso degenerativo, no se puede prevenir.
Normalmente, para facilitar el enfoque correcto de las personas con presbicia se prescriben gafas de lectura o lentes de contacto bifocales. Con frecuencia, entre los 40 y 60 años de edad, se requiere cambio de gafas cada dos años para eliminar la borrosidad causada por el endurecimiento del cristalino.
Sin embargo, para quienes desean reducir la dependencia de las gafas, cada vez son más amplias y efectivas las opciones quirúrgicas que permiten prescindir de corrección óptica. La cirugía refractiva para la presbicia es una alternativa en creciente demanda por parte de los pacientes.
Existen diferentes técnicas, aunque la más común es la implantación de lentes intraoculares que sustituyen el cristalino y que pueden ser de distintos tipos según las necesidades de cada persona. Este procedimiento es el mismo que se utiliza en la cirugía de catarata.
Otras posibilidades son la implantación de lentes intracorneales o la cirugía corneal con láser, que modifican la asfericidad de la córnea para aumentar la profundidad de foco y compensar la pérdida de acomodación del cristalino.
Para determinar la técnica más adecuada, es muy importante realizar un estudio personalizado del paciente que permita detectar factores clave, como la edad, la profesión o las preferencias y necesidades personales. El éxito de la cirugía refractiva dependerá en alto grado de la individualización del tratamiento, en base a un buen diagnóstico y a una correcta indicación.
¿La vista cansada se puede prevenir de alguna manera? ¿Qué soluciones quirúrgicas existen?
La presbicia o vista cansada no es una patología, sino un proceso degenerativo normal asociado al envejecimiento del ojo. Con la edad, el cristalino (lente natural del ojo) pierde elasticidad y capacidad de enfoque, provocando una pérdida de nitidez en la visión cercana que puede corregirse con gafas o a través de una intervención quirúrgica.
No se puede prevenir y, generalmente, se corrige con la utilización de gafas para ver de cerca. También es posible corregirla quirúrgicamente, mediante cirugía láser, implantación de lentes intracorneales o de lentes intraoculares, que pueden ser de varios tipos según las necesidades de cada paciente. Generalmente, la cirugía se lleva a cabo cuando la presbicia está asociada a catarata, miopía o hipermetropía. En cualquier caso, es importante esperar a que la vista cansada haya completado su proceso y se estabilice la graduación. En cualquier caso, se recomienda consultar al oftalmólogo, quien realizará un estudio personalizado para determinar el tratamiento más adecuado.
¿Qué tipos de cirugías existen para corregir un defecto refractivo?
Hoy en día, se dispone de varias técnicas. La más popular para los pequeños defectos refractivos, tanto la miopía, como la hipermetropía y el astigmatismo es el LASIK. Pero también hay otras opciones para casos más especiales: lentes fáquicas, extracción del cristalino, lentes intracorneales o anillos intraestromales.
¿Se puede prevenir la vista cansada? ¿Qué soluciones quirúrgicas existen actualmente?
La presbicia o vista cansada no es una patología, sino un proceso degenerativo normal asociado al envejecimiento del ojo y, por lo tanto, no se puede prevenir la vista cansada. Con la edad, el cristalino (lente natural del ojo) pierde elasticidad y capacidad de enfoque, provocando una pérdida de nitidez en la visión cercana que suele compensarse con la utilización de gafas.
Sin embargo, también es posible corregir la presbicia mediante intervención quirúrgica, cirugía láser e implantación de lentes intracorneales o intraoculares, que pueden ser de varios tipos según las necesidades de cada paciente. Generalmente, la cirugía se lleva a cabo cuando la presbicia está asociada a catarata, miopía o hipermetropía, y se recomienda esperar a que la graduación se haya estabilizado. En cualquier caso, es aconsejable consultar al oftalmólogo, quien realizará un estudio personalizado para determinar el tratamiento más adecuado teniendo en cuenta factores clave como la profesión o las preferencias personales además de la edad.



